【名家專欄】黃軒醫師/新冠肺炎易釀共同感染 醫:不單只有流感病毒而已
2020-09-25
文/重症醫學、胸腔內科 黃軒醫師
那些伴隨著COVID19而來的是一大堆的病菌趁機而入,這些東西才要命,而不是只有流感病毒而已。
很多流感病毒或新冠病毒感染引發了重症狀態,最後通常死於 :
1.發炎風暴
2.繼發性的抗藥性細菌感染或霉菌感染
而其實重症患者已經不是死於COVID19病毒本身的感染了。
共同感染的病菌,不會只有其他的流感病毒而已,其他不是流感的病毒、細菌、霉菌都會伴隨COVID19一起感染身體。
為什麼我們在乎COVID19的共同感染(Co infection)?
答案:重病、死亡率
Coinfection使病人住院天數延長,需要更多醫療耗能,甚至併發急性呼吸窘迫症候群。
中國研究:
這些併發細菌/霉菌感染的人,有70.6%需要在加護病房接受治療。
巴西研究:
巴西自己研究發現,那些有共同感染(Co infection)的COVID19病人,其死亡率是2.5倍(和那些沒有共同感染比較)

哪些人比較容易有Co infection?
1.COVID19重病患者
輕症的COVID19併Co infection的機率細菌感染7.7%、霉菌感染3.2%。一旦進入COVID19 重症,其併Co infection的機率馬上劇增,細菌感染25.5%、霉菌感染10.9%。
2.中生代的人
我們知道COVID19很容易感染年輕到老人患者。一項研究發現,在 COVID19感染者的年齡中位數是47歲。而併有共同感染個案們,年齡中位數是51 歲。

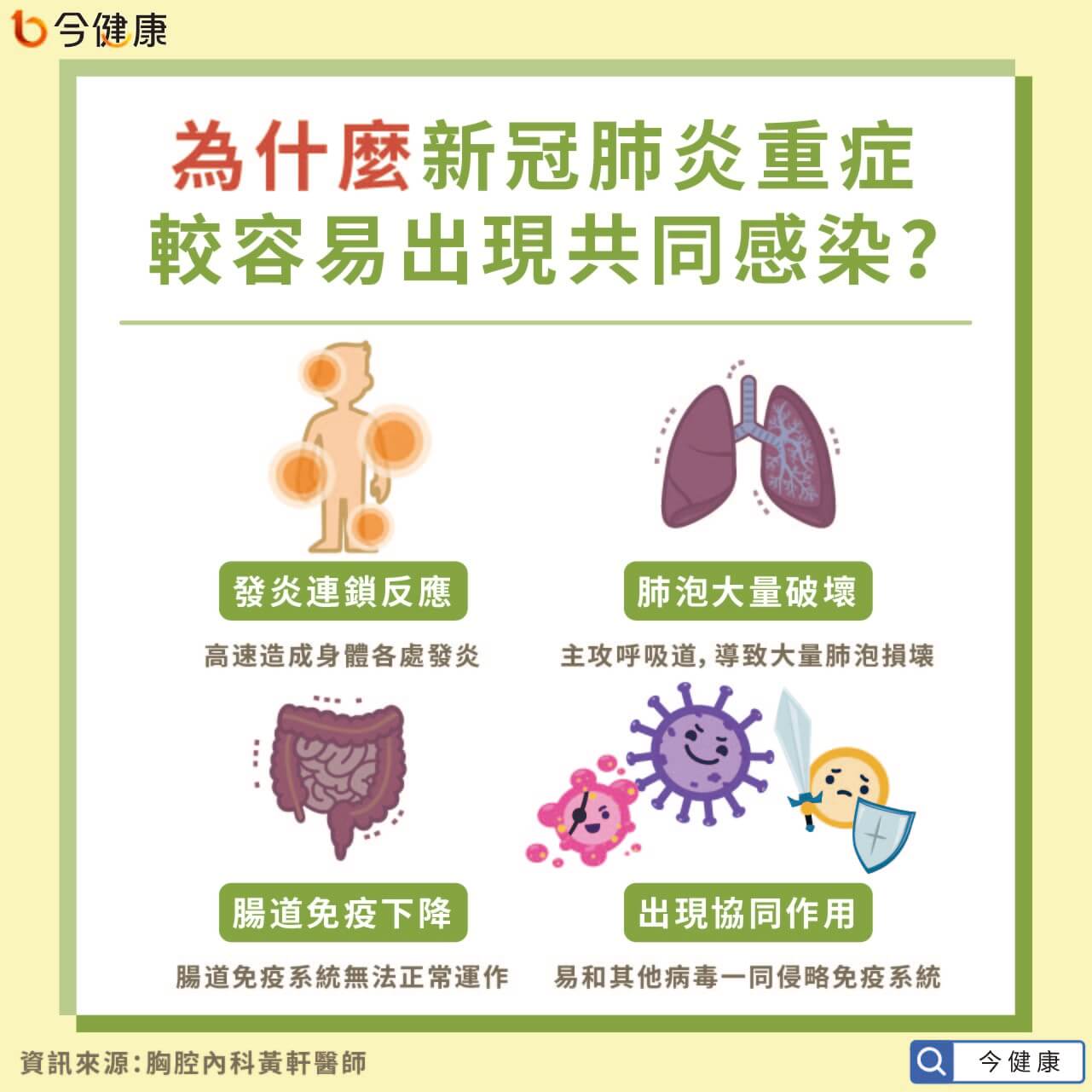
為什麼COVID19 重症易造成Coinfection?
答案:發炎、破壞,下降和協同。
1.發炎連鎖反應
高度快速製造很多地方發炎,引起了人體的免疫系統打擊,COVID19有效的促進發炎細胞釋放大量的激素像IL-6和MCP-1這些化學物質,參與大暴動的感染。
2.肺泡大量破壞
由於COVID19主要攻擊呼吸道,導致大量的肺泡損壊、引發更多的ACE2的出現,更是使更多的COVID19感染,易造成嚴重災情。
黏膜組織纖毛運動受損,使得病人痰或發炎反應留下的碎片、分泌物,不容易清除咳出、這些戰爭中的產品同時也含有大量的其他病菌,容易繼發次波,更嚴重感染。
3.腸道免疫下降
COVID19大量殺死身體內的淋巴細胞,甚至殺手細胞。腸道免疫系統無法維持完整的防守,原本好的細菌很快被消滅,取而代之的是具有毒性的細菌伺機而動,只要有適當的破口,將滲入血液,到全身形成了敗血性休克的下場。
4.協同作用
冠狀病毒是容易和其他病毒引起協同作戰的。白話文就是和其他病毒一起攻擊人體免疫系統。
2008年已經發現SARS病毒(也是冠狀病毒的一種),如果併有百日咳病菌,肺部都比沒有感染到百日咳病菌破壞比較嚴重。研究人員認為,百日咳的引入使得原本的發炎反應更激烈,促細胞發炎因子大爆炸,使得接下來的激素風暴影響了身體狀況。
哪些病菌容易和COVID 19 造成Coinfection?
1.呼吸病毒
一般人病毒感染,併發其他呼吸病毒的機率可是10-68%。
中國研究:
COVID19患者合併呼吸系統病毒感染機率是3.2%;有2.2%可以併發其他呼吸道的兩種病毒。
美國研究:
COVID19患者合併呼吸系統病毒感染機率是20.7%,其中其他家族的冠狀病毒(非COVID19、SARS、MERS)感染是主要的病毒感染。
2.細茵和霉菌
一般人的病毒感染,會有11-35%機率併發細茵/霉菌感染的。
中國研究:
中國大陸研究COVID19的病人,有20%會併發細茵/霉菌感染的。
瑞典研究:
瑞典學者和西班牙的研究,對已經死亡的16654位 COVID19病例培養發現有11%的Coinfection
病毒
中國研究:
呼吸道融合病毒,冠狀病毒HKU 1、副流感病毒、A型流感,霉漿菌常常在COVID19的病人共同感染身上發現。
美國研究:
呼吸道融合病毒,鼻病毒、非COVID19病毒,是最常見的共同感染的病毒。
細菌和霉菌
國外研究,那些在住院少於5天的COVID19患者,很少見到細菌和霉菌共同感染。
細菌
鮑氏不動桿菌、克雷伯氏肺炎菌、肺炎鏈球菌,是最容易發生危險。
研究人員認為重病患者「長住醫院」(超過5天),又要插入很多導管治療,增加了這些抗藥性細菌感染,才會有鮑氏不動桿菌感染是最常見的細菌。
霉菌
伊朗在COVID19病人,嘴巴併有囗腔霉菌感染內,發現「白色念珠菌」和「麴菌」,是常合併共同的感染。
感染引發死亡的可能不是病毒
病毒感染引發死亡的可能不是病毒,而是引發的免疫大爆炸和繼發其他病菌感染,這兩者才是共同感染的致命傷,不要以為只有流感病毒會如此而已,百種的病毒,細菌和霉菌這些小東西都會伺機犯案,引發毀滅性的大災難!
今健康New新聞

媽,母親節快樂!這禮物給你:簡單4招顧好你的「心肝」寶貝,防脂肪肝、代謝疾病、心臟病!

膽汁滯留!罕病兒癢到「睡不好」、「吃不好」、「長不大」 五個月大體型宛如新生兒 病團呼籲:正視病童困境 接軌國際趨勢 『保留原生肝』讓藥物替代手術

健保政策重大突破 重度A型血友病皮下注射擴增給付 助成年病患優化生活品質

衛福部合體李雅英!乳癌國家隊熱舞拼「防癌3好球」網笑:也太可愛

傳染力超強!麻疹全球升溫,旅遊前「這時間」先打疫苗,並做好個人防護
今健康嚴選推薦

【名家專欄】郭祐睿中醫師/眼睛痠澀刺痛是青光眼?眼中醫推3茶飲有助護眼!

【名家專欄】招明威教授/全民節水省起來!黃豆粉、小蘇打粉洗碗洗菜誰厲害?

【名家專欄】曾郁文醫師/懷疑有尿失禁?簡單4步驟自我檢測!

